A Epidemiologia no enfrentamento da pandemia de coronavírus - parte 12
Por Professora Ethel Leonor Noia Maciel*
Risco coletivo versus risco individual
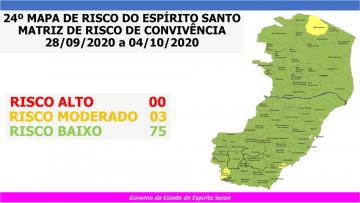
O Governo do Estado anunciou, no sábado (26), o 24º Mapa de Risco COVID-19. Do total de municípios capixabas, 75 estão classificados em risco baixo e apenas três estão em risco moderado: Piúma, Montanha e São José do Calçado. Não há nenhum município em risco alto. O Mapa foi construído seguindo a metodologia da 5ª Fase da Matriz de Risco de Convivência, anunciada no final de agosto.
Muitas dúvidas têm surgido, desse modo é fundamental que seja feita a distinção entre risco coletivo e risco individual, para que se compreenda que o Governo, ao divulgar esse mapa de risco com a finalidade de monitoramento, indica a adoção de uma medida coletiva. Nessa perspectiva, o risco apresenta-se como uma medida de chance, de probabilidade. Alguns indicadores são utilizados com o intuito de analisar se eles estão aumentando, diminuindo ou se estabilizando. O mapa de risco é essa medida coletiva ou populacional para monitorar as ações governamentais.
O mapa foi mudando ao longo do tempo, mas agora leva em consideração dois eixos: a) de ameaça; e b) de vulnerabilidade da população do estado frente à pandemia da COVID-19. A Matriz de Risco considera, no eixo de ameaça, o coeficiente de casos ativos por município dos últimos 28 dias, além da quantidade de testes realizados por grupo de mil habitantes e a média móvel de óbitos dos últimos 14 dias. Já o eixo de vulnerabilidade passa a considerar a taxa de ocupação de leitos potenciais de UTI exclusivos para tratamento da COVID-19, isso é, a disponibilidade máxima de leitos para tratamento da doença.
É preciso, no entanto, refletir: as pessoas deixaram de morrer? Não. A contaminação parou de acontecer? Não. Há, pelo menos, 400 casos novos por dia no Espírito Santo. Os leitos de UTI deixaram de estar ocupados com pessoas diagnosticas com COVID-19? Também não. Contudo, esse mapa tem a intenção de mostrar como estávamos no começo e como estamos agora. Esse monitoramento dá uma ideia da evolução da pandemia no tempo. No início, tínhamos aquele mapa com muitos municípios em vermelho (risco alto) e, atualmente, a grande maioria está verde (risco baixo).
Em outros países, foram criadas estratégias para a saída da quarentena. Na Nova Zelândia, criaram as bolhas sociais. No Reino Unido, as bolhas de apoio. Já no Brasil, não ocorreu uma estratégia organizada e coordenada de saída do isolamento e, com a flexibilização das atividades, bem como a abertura de grande parte das atividades sociais, entra em ação a necessidade de avaliarmos o risco individual para a tomada de decisão ou entender quais os fatores de risco colocam o sujeito em condições de maior ou menor risco de infecção e desenvolvimento de doença grave.
Vejamos, então: a Nova Zelândia propôs a criação de uma bolha social, uma espécie de contrato social entre os integrantes. Por exemplo, se uma família está ampliando seu convívio com um outro núcleo familiar que esteja tomando as mesmas medidas, então é possível uma interação com um pouco mais de segurança. É como se ocorresse a ampliação desse convívio em uma outra bolha. Essa estratégia deu certo, pois os membros dessas famílias que interagiram fizeram um pacto de fidelidade. Assim, combinava-se que esses indivíduos só interagiriam entre essas bolhas, para não expandir muito. E, se alguém se infectar, é possível ter como isolar essa pessoa rapidamente e cuidar de forma mais rápida dos sintomáticos, além de rastrear os casos secundários. A expansão para outras bolhas aconteceu em fases pré-determinadas.
O Reino Unido adotou a estratégia de “bolhas de apoio”, que foi uma flexibilização das restrições do novo coronavírus e permitiu que pessoas que morassem sozinhas compartilhassem seus lares. A medida tem como objetivo aliviar a solidão entre os adultos, já que foi apresentado um projeto de lei que proibia explicitamente os britânicos de passarem a noite em uma casa que não seja a sua. Nessa estratégia, se algum membro da “bolha de apoio” desenvolvesse sintomas da COVID-19, todos os membros deveriam fazer uma quarentena obrigatória de 14 dias.
No Brasil, as decisões agora perpassam mais pelo âmbito individual, e é esse o risco que precisa ser monitorado no momento. É outro nível e são outros parâmetros que devem ser observados. Até este mês de setembro, já foram divulgados estudos científicos que nos permitiram conhecer melhor esses riscos individuais e, assim, podemos ser mais categóricos: é preciso compreender que ainda se vive em uma pandemia, há um novo vírus circulando e a insegurança persiste. Sem uma vacina e um medicamento eficaz, como é o presente contexto mundial, permanecemos em risco. Portanto, um indivíduo deve avaliar o risco de qualquer coisa que se proponha a fazer.
No entanto, agora alguns parâmetros estão mais conhecidos. Primeiramente, é preciso entender o número e a intensidade dos contatos que você tem durante um dia. Se mora sozinho ou mora com outras pessoas. Morar sozinho indica que o risco de contaminar outras pessoas é menor ou não existe. Mesmo alguém que more sozinho e, eventualmente, receba visita em sua casa, passa por um risco menor. Situação diferente da anterior é quando há um grupo maior na mesma casa, situação em que o risco aumenta proporcionalmente dependendo das atividades realizadas pelos membros da residência. Outro fator é a idade. Morar com idosos pode adicionar um risco para eles, dependendo do comportamento dos outros integrantes da casa. Se, dentre as pessoas que são idosas, houver alguma que tem comorbidades, o risco de agravamento de um quadro clínico de COVID-19 aumenta mais.
Portanto, cada uma dessas situações vai adicionando ou minimizando o risco, tanto de infecção como de desenvolvimento de um quadro mais grave. Na atual situação brasileira, as pessoas terão que ter discernimento e pensar em si e no seu núcleo de convivência, porque os mais diferentes serviços estarão em funcionamento. Cada pessoa deverá analisar o seu risco individual e o risco dos membros familiares, que é diferente do risco coletivo que o Governo está monitorando.
O risco individual ou fator de risco para a COVID-19 deve ser avaliado nas mais diversas atividades que você for desempenhar, sejam atividades de trabalho, lazer ou convívio social. As condições de contaminação (ou não) no local de trabalho pelo fluxo de ar, a colocação de barreiras físicas entre as pessoas, a possibilidade de manter ou não o distanciamento mesmo em atividades cotidianas e rotineiras (supermercados, padarias etc.) e a possibilidade de adesão a protocolos de biossegurança são os critérios mais importantes para essa decisão, combinados com os fatores de risco, agora no âmbito individual.
Leia também:
A Epidemiologia no enfrentamento da pandemia de coronavírus
A Epidemiologia no enfrentamento à pandemia de coronavírus - parte 2
A Epidemiologia no enfrentamento à pandemia de coronavírus - parte 3
A Epidemiologia no enfrentamento à pandemia de coronavírus - parte 4
A Epidemiologia no enfrentamento da pandemia de coronavírus - parte 5
A Epidemiologia no enfrentamento da pandemia de coronavírus - parte 6
A Epidemiologia no enfrentamento da pandemia de coronavírus - parte 7
A Epidemiologia no enfrentamento da pandemia de coronavírus - parte 8
A Epidemiologia no enfrentamento da pandemia de coronavírus - parte 9
A Epidemiologia no enfrentamento da pandemia de coronavírus - parte 10
A Epidemiologia no enfrentamento da pandemia de coronavírus - parte 11
*Professora Ethel Leonor Noia Maciel é epidemiologista em doenças infecciosas do Departamento de Enfermagem da Ufes. É uma das responsáveis pelo Laboratório de Epidemiologia do Programa de Pós-Graduação em Saúde Coletiva da Ufes.
Foto: Governo do Estado do Espírito Santo
Publicado em 28 de setembro de 2020.
